Laborjournal: Was ist die besondere Herausforderung bei der Suche nach Wirkstoffen gegen parasitische Würmer?
Jennifer Keiser: Die Lebenszyklen der Parasiten sind bekanntermaßen hochkomplex. Wir brauchen aber alle Stadien dieser Lebenszyklen im Labor, um experimentellen Zugang zum Wurm zu bekommen. Nehmen wir die Bilharziose. Dahinter stecken Trematoden der Gattung Schistosoma, also Pärchenegel. Für diesen Wurm haben wir den Lebenszyklus seit rund zwanzig Jahren hier am Institut, mit allen Stadien. Diese Würmer können Sie ja nicht einfach in der Petrischale vermehren.
„Wir müssen den gesamten Lebenszyklus des Wurms in Gang halten.“
Wer nach neuen Antibiotika sucht, hat es offensichtlich leichter: Er nimmt sich einfach aus jeder Bakteriengruppe ein paar repräsentative Vertreter, die er gut im Labor kultivieren kann – und testet dann seine Wirkstoffkandidaten.
Keiser: Genau. Wir aber müssen dann erstmal auf ein Mausmodell zurückgreifen, um mit den adulten Würmern arbeiten zu können. Außerdem brauchen wir noch eine Schnecke als Zwischenwirt. Wir müssen den gesamten Lebenszyklus am Institut in Gang halten. Mit aus diesem Grund gibt es diese Art der Forschung nur an ganz wenigen Einrichtungen weltweit.
Kann man Erkenntnisse aus einem speziellen Helminthen auf verwandte Parasiten übertragen? Oder müssen Sie für jeden Wurm das Rad neu erfinden, wenn Sie auf Wirkstoffsuche gehen?
Keiser: Meistens leider ja. Zum Beispiel haben wir den Lebenszyklus von Opisthorchis nicht im Labor und bitten dann Kollegen im asiatischen Raum um Unterstützung, damit sie uns Material schicken, mit dem wir arbeiten können. Natürlich kann man sagen: Opisthorchis und Schistosoma sind beides Trematoden. Wenn man einen Treffer auf eine Spezies hat, könnte man vielleicht vermuten, dass der Wirkstoff auch gegen die andere Art wirkt. Aber das muss nicht so sein! Daher wollen wir immer im richtigen Modell testen.
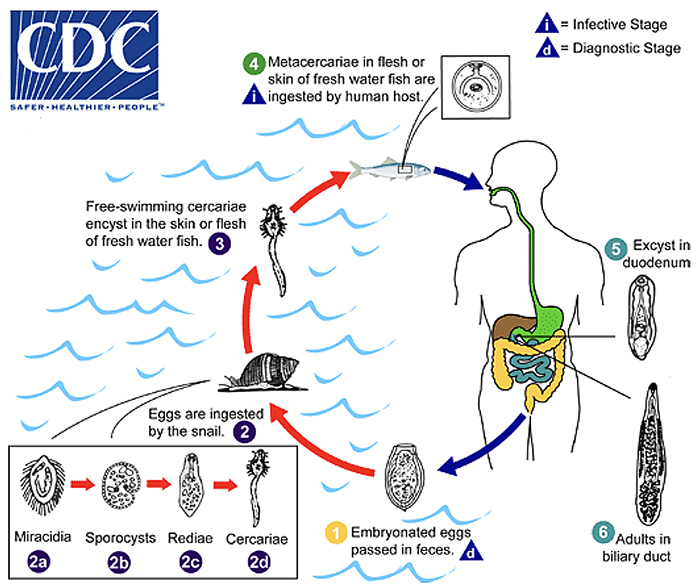
Lebenszyklus von Opisthorchis viverrini (Schema: Centers for Disease Control and Prevention, CDC)
Gibt es trotzdem etwas, das alle Medikamente gegen Wurmerkrankungen gemeinsam haben?
Keiser: Von der chemischen Seite nicht. Dazu kommt, dass diese Medikamente vor allem in Ländern gebraucht werden, in denen kein großer Markt vorhanden ist. Es gibt also wenig Interesse an der Entwicklung teurer Wirkstoffe. Deswegen ist eine weit verbreitete Strategie, die wir gern fahren, das sogenannte Drug Repurposing.
Also das „Zweckentfremden“ von Medikamenten? Was meinen Sie damit genau?
Keiser: Dass wir gerne Medikamente testen, die schon für andere Indikationen auf dem Markt sind. Denn dann kommt man über eine Label-Erweiterung relativ schnell zum Ziel und muss nicht die ganze teure klinische Entwicklung durchlaufen.
„Niemand fährt mit den Wirkstoffen große Gewinne ein.“
...Weil diese Substanzen bereits für den Menschen zugelassen sind. Man muss also nicht erst deren Unbedenklichkeit nachweisen, sondern nur die Wirksamkeit gegen die Parasiten?
Keiser: Genau, und das spart viel Geld. Sie müssen bedenken, dass diese Medikamente gegen Wurmerkrankungen vor allem über Donationen in Umlauf gelangen. Niemand fährt damit große Gewinne ein. In den Industrieländern betreffen uns Erkrankungen mit Helminthen allenfalls dann, wenn Reisende mit einer Infektion hierher zurückkommen.
Wie beginnt denn die Suche nach einem neuen Wurmmedikament? Überlegen Sie vorher, auf welchen Rezeptor man im Wurm zielen könnte?
Keiser: Diese Target-basierte Wirkstoffsuche ist kaum von Erfolg gekrönt. Wir kennen leider nur sehr wenige Ziele im Parasiten. Deswegen stehen am Anfang wirklich phänotypische Analysen mit In vitro-Assays. Wir untersuchen dabei den Effekt direkt auf den Wurm.
Dann wissen Sie aber noch nicht, ob die Chemikalie den Parasiten auch innerhalb seines Wirts tötet!
Keiser: Ja, das kommt dann im nächsten Schritt. Dazu haben wir Maus-, Hamster- und Rattenmodelle, um die Wirksamkeit des Medikaments zu untersuchen. Anschließend führen wir pharmakokinetische Studien an infizierten und nicht-infizierten Tieren durch und bestimmen Dinge wie die Plasma-Halbwertzeit oder das Maximum im Blutspiegel. Außerdem wollen wir wissen: Wirkt die Substanz gegen alle Stadien des Parasiten? Und gegen alle Arten? Da gibt es unter den Bilharziose-Erregern zum Beispiel Schistosoma mansoni, haematobium und japonicum. Man kann also erstmal sehr viele Untersuchungen hier im Labor durchführen.
„Target-basierte Wirkstoffsuche ist kaum von Erfolg gekrönt.“
Später muss dann ja auch die Wirksamkeit am Menschen belegt werden. In Laos haben Sie beispielsweise in Kooperation mit anderen Forschern eine Substanz gegen Leberegel der Gattungen Opisthorchis und Clonorchis getestet. Die Ergebnisse der Studie sind vor einem Jahr publiziert worden (Antimicrob. Agents Chemother. 60(10): 5705-15). Eigentlich gab es schon ein Mittel mit dem Namen Praziquantel gegen diese Würmer. Doch im Paper schreiben Sie, dass Parasiten auch Resistenzen entwickeln können und es daher sinnvoll sei, weitere Medikamente zur Hand zu haben. Der Wirkstoff, den Sie als Anti-Leberegel-Medizin vorstellen, heißt Tribendimidine. Wie haben Sie die Substanz entdeckt?
Keiser: Wir hatten einen Kollegen aus China zu Besuch im Institut, Shu-Hua Xiao, – der hatte uns von diesem Medikament berichtet. Ursprünglich wurde es gegen Hakenwurm-Infektionen entwickelt – also nicht gegen Trematoden, sondern gegen Nematoden. Er hatte diesen Wirkstoff mitgebracht, und wir haben den einfach mal in unseren Modellen ausprobiert. Und siehe da, die Substanz wirkte erstaunlich gut gegen Opisthorchis. Weil dann auch die Ergebnisse unserer Patientenstudie in Laos so vielversprechend waren, versuchen wir jetzt, Tribendimidine bei der US Food and Drug Administration (FDA) zu registrieren. Bislang ist das Medikament nur in China zugänglich, und immerhin konnten wir für Studienzwecke auch in einigen anderen Staaten eine Genehmigung erwirken. Hätte man jedoch eine Registrierung in den USA über die FDA, dann könnte man den Wirkstoff auch in Donationsprogrammen im großen Stil einsetzen.

Jennifer Keiser (6.v.l.) inmitten ihres "Wurmjäger"-Teams (Foto: AG Keiser)
Hier sollten wir betonen: Infektionen mit Opisthorchis sind nicht bloß lästig, sondern mitunter lebensbedrohlich. Zum Beispiel können die Würmer Karzinome in den Gallengängen verursachen.
Keiser: Dieser Gallenkrebs ist ziemlich unangenehm und dann auch nicht mehr zu heilen. Er entwickelt sich zwar nur in Patienten, die viele Jahre infiziert waren, aber es gibt einen ganz klaren Zusammenhang zwischen Infektionen mit dem Egel und dem Krebs.
Wie infizieren sich die Menschen?
Keiser: Eigentlich sind Fische damit infiziert, und die werden in Laos gern roh verzehrt. Das ist so in deren Traditionen verankert, dass sich das nicht so schnell ändern wird. Man schätzt, dass etwa zehn Millionen Menschen von Opisthorchis viverrini infiziert sind. Davon zwei Millionen in Laos.
Wie gut wirkt Tribendimidine gegen den Wurm?
Keiser: Die Heilungsrate lag in unserer Studie bei über 90 Prozent, und Tribendimidine ist sogar besser verträglich als Praziquantel.
„Es gibt einen klaren Zusammenhang zwischen Infektion und Krebsentstehung.“
Sie haben Blutproben von den Probanden genommen und Tribendimidine-Metabolite analysiert. Was verraten Ihnen solche Daten über die Wirksamkeit?
Keiser: Tribendimidine wird relativ schnell metabolisiert – und tatsächlich wirksam ist auch einer der Metaboliten: Deacetyliertes Amidantel. Das wird dann weiter abgebaut zu einem inaktiven Metaboliten. Im Blut kann man so den Verlauf der potenziellen Wirksamkeit ablesen – darüber, wann die Substanz abgebaut ist.
Und woher wissen Sie, ob Tribendimidine die Leberegel auch wirklich im Menschen bekämpft?
Keiser: Wir nehmen Stuhlproben vor und nach der Behandlung. Da sehen wir, ob noch Eier der Würmer vorhanden sind oder ob deren Menge signifikant abgenommen hat. So errechnen wir dann Heilungsraten.
Würde man ein Medikament wie Tribendimidine dann nur bei Bedarf nehmen, falls man sich infiziert hat?
Keiser: So einfach ist das nicht. In den meisten Ländern macht man keine Diagnostik, so dass solche Medikamente dort der Prophylaxe dienen – nicht um neue Infektionen zu verhindern, sondern um keine Schäden zu bekommen. Vor Ort erzählen uns die Leute auch, dass sie lieber regelmäßig ein gutverträgliches Medikament einnehmen als ihre Ernährungsgewohnheiten zu ändern.
Das Gespräch führte Mario Rembold
Letzte Änderungen: 29.11.2017










